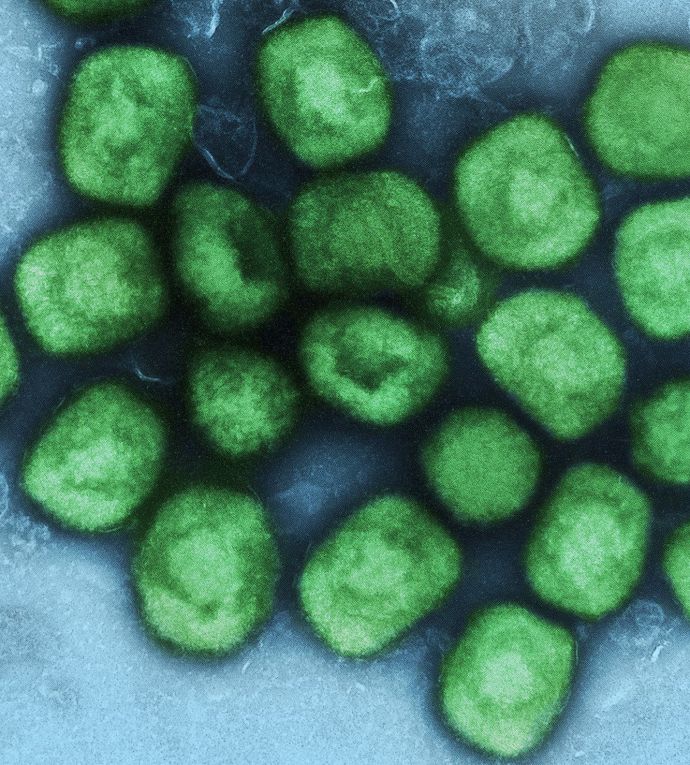
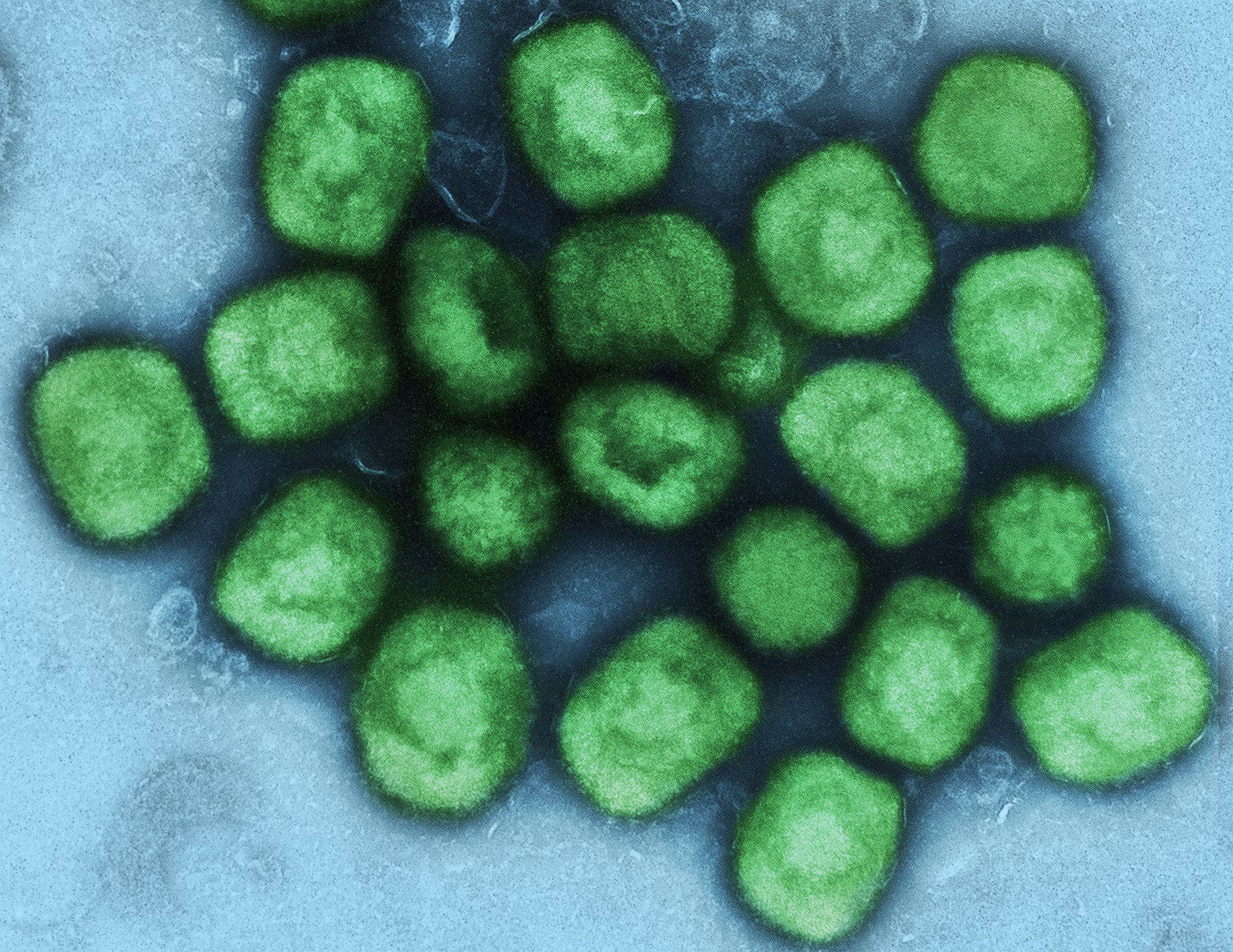
Depuis mai, une maladie jusqu’alors circonscrite au continent africain, la variole du singe, a déferlé en Europe. Si sa gravité est moindre que la variole, éradiquée à la fin des années 1970, l’incertitude règne quant à son évolution. Principaux concernés, les HSH sont appelés à la vigilance.
Alors que le Covid-19 n’a pas fini de faire parler de lui, une nouvelle inquiétude sanitaire a émergé en mai. Egalement d’origine virale, la variole du singe (Monkeypox en anglais), originaire d’Afrique de l’Ouest, avait touché près de 6.000 personnes en Europe début juillet, dont 721 cas confirmés en France selon un bilan au 7 juillet de Santé publique France. La maladie semble pour l’instant plutôt bénigne, sans décès à déplorer. Elle serait toutefois plus grave chez les enfants et les personnes immunodéprimées – 34 d’entre elles ont pour l’instant été touchées en France, pour 174 personnes infectées par le VIH. Parmi les principaux symptômes, de douloureuses éruptions cutanées au niveau génito-anal (81 % des cas) ou sur d’autres parties du corps (74 %), une fièvre (79 %) ou des adénopathies (72 %).
Or, et c’est l’une des particularités de cette nouvelle épidémie, le Monkeypox affecte principalement le milieu gay. Selon Santé publique France, parmi les personnes ayant indiqué leur orientation sexuelle, 98 % sont des hommes ayant des relations sexuelles avec des hommes (HSH), et 75% ont eu au moins deux partenaires au cours des trois semaines précédant les symptômes. Le Monkeypox n’est pourtant pas considéré comme une infection sexuellement transmissible (IST) : des traces du virus ont bien été retrouvées dans le sperme, sans qu’on sache si elles suffisent à la transmission de la maladie. Tout porte à croire que la contamination s’effectue à l’occasion de contacts rapprochés, comme ceux engendrés par un rapport sexuel – ce dont témoigne la localisation des lésions. Au-delà du contact cutané, le virus se contracte par les gouttelettes (salive, éternuements, postillons), ou par contact avec l’environnement du malade (literie, vêtements, vaisselle…).
Vers une vaccination des HSH multipartenaires
Comment expliquer la surreprésentation des gays parmi les personnes touchées ? Selon plusieurs personnes interrogées, l’épidémie pourrait être née à l’occasion de grands évènements festifs gays récemment organisés en Europe, telles que la Gay Pride de Maspalomas (île de la Grande Canarie, Espagne) du 5 au 15 mai. « Il y a eu une très importante diffusion, d’autant que les gays très actifs sexuellement constituent une communauté très faible en nombre », explique Michel Ohayon, directeur médical du centre de santé sexuelle « Le 190 » dans le 11ème arrondissement parisien. Avec son équipe, le médecin dit voir « quatre à cinq cas par jour, sans gravité pour l’instant ».
Les autorités sanitaires préconisent un isolement total des personnes atteintes pendant 21 jours, y compris vis-à-vis des personnes habitant sous le même toit et des animaux de compagnie. Dans un avis publié vendredi 8 juillet, très attendu par les associations, la Haute autorité de santé (HAS) a recommandé l’administration du vaccin antivariolique, efficace à 85 % contre le Monkeypox, aux groupes les plus exposés : HSH et personnes trans multipartenaires, travailleurs du sexe, professionnels exerçant dans les lieux de consommation sexuelle. Et, « au cas par cas », aux professionnels amenés à prendre en charge les personnes malades. A ce jour, la vaccination n’était préconisée qu’aux personnes « cas contact », si possible dans les quatre jours suivant l’exposition.
L’heure est donc à la maîtrise de l’épidémie, en premier lieu au sein de la population gaie. Parmi les canaux de prévention, le site Sexosafe, animé par Santé publique France et dédié à la sexualité des HSH, livre toutes les informations nécessaires sur le Monkeypox. « Le message doit passer auprès des HSH, grâce aux associations. Il faut qu’il soit amplifié, car des gens peuvent facilement passer à côté de petits boutons. Il est important d’informer sans faire peur. Pour l’instant, il n’y a pas eu de forme très grave ou de décès, mais les autorités de santé restent vigilantes, car le virus peut évoluer », explique Hannane Mouhim, directrice du Checkpoint, un centre de santé sexuelle situé dans le 4ème arrondissement parisien.
Prévenir le Monkeypox… et la stigmatisation
Si les autorités sanitaires sont résolues à faire de la prévention en direction des gays, rencontrant régulièrement les associations pour faire le point, ces actions ressortent peu de leur communication grand public. Le fait que le Monkeypox affecte surtout les HSH n’est bien sûr pas caché, mais il n’est pas non plus mis en avant. Contrairement à d’autres pays, notamment le Royaume-Uni. Selon Nicolas Derche, directeur national santé communautaire du groupe SOS, « la France a connu la Manif pour tous, avec une libération de la parole et des violences homophobes. Santé publique France est très prudente sur le sujet, à juste titre, et veut éviter toute stigmatisation qui pourrait alimenter l’expression de l’homophobie. Au Royaume-Uni, la stratégie est différente car ce pays dispose d’une approche communautaire plus ancrée en matière de santé ». Un constat que partage le sociologue Gabriel Girard, chargé de recherche au SESSTIM [i] : « il y a une grande peur en France de stigmatiser, de mettre les personnes à l’index. Il y a les réseaux catholiques traditionnalistes, mais cette frilosité des autorités s’explique peut-être aussi par peur d’être mises en cause par les associations ».
Un héritage de l’épidémie de VIH/sida des années 1980, à quoi s’ajoutent l’expérience de la crise Covid-19, et la situation politique pour le moins troublée que traverse le gouvernement. Selon Gabriel Girard, la communication autour du Monkeypox n’est pas sans évoquer l’ouverture du don de sang aux HSH : « une partie du mouvement LGBT ne souhaite plus être cantonnée aux questions de santé ». Interrogé sur la communication des autorités, Michel Ohayon soupire : « c’est comme ça. Ce qui me gêne, c’est quand on ne dit pas clairement qu’un gay a 200 fois plus de chances de l’attraper qu’un non-gay. Les maladies font des victimes, jamais des coupables ! ».
Après les confinements du Covid-19, l’isolement du Monkeypox
En l’absence de cas graves, et au-delà du risque de stigmatisation de la communauté gaie, l’épidémie de Monkeypox peut faire peser d’autres périls. En particulier pour les personnes isolées pendant trois semaines. « Dans notre public, beaucoup de gens ont souffert de l’isolement lié au Covid-19. Il est important que [le Monkeypox] n’ait pas d’impact sur la santé mentale », juge Nicolas Derche. Pour Antonio Alexandre, directeur national de l’Enipse (Equipe nationale d’intervention en prévention santé), le sujet est majeur : « les gens ont des difficultés à comprendre l’importance de l’isolement, notamment lorsque les lésions sont cachées par les vêtements. Il faut insister sur le risque d’une transmission par les aérosols ».
Chez des personnes parfois traumatisées par les confinements, une nouvelle mise à l’isolement n’a rien de réjouissant, surtout lorsqu’elle survient en été. Outre son action pour mobiliser les exploitants et la clientèle d’établissements gays, l’Enipse envisage de lancer un dispositif d’accompagnement psychologique pour aider les personnes à traverser leur période d’isolement.
D’autres inquiétudes s’expriment, en particulier pour le dépistage du VIH, qui pourrait être affecté par celui du Monkeypox. Si certains CeGIDD pratiquent déjà des prélèvements sur des cas suspects, « il n’existe pas de protocole établi, qui indiquerait comment il faut prélever, à quel endroit, combien de temps l’échantillon peut rester à l’air libre », note Hannane Mouhim. Pour Nicolas Derche, « nous sommes dans une phase de rattrapage des retards de dépistage liés au Covid-19. S’il faut une salle dédiée au Monkeypox, tous les CeGIDD ne pourront pas le faire. Au Checkpoint, nous avons actuellement deux box de prélèvement : si nous devons en consacrer un au Monkeypox, cela aura forcément un impact sur notre activité de dépistage et de PrEP ».
[i] Situé à Marseille, le SESSTIM (Sciences économiques et sociales de la santé & traitement de l’information médicale) est une unité mixte de recherche (UMR) placée sous l’égide de l’Institut national de la santé et de la recherche médicale (Inserm), de l’Institut de recherche pour le développement (IRD) et d’Aix Marseille Université.
 Monkeypox :
pourquoi les HSH sont-ils plus touchés ?
Monkeypox :
pourquoi les HSH sont-ils plus touchés ?